Giovane web designer di 22 anni animato da passione e serietà.
Cos’è?
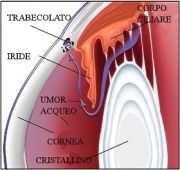 Il glaucoma è una malattia oculare correlata generalmente a una pressione dell’occhio troppo elevata. Secondo l’OMS ne sono affette circa 55 milioni di persone nel mondo [1]. Si tratta della seconda causa di cecità a livello planetario dopo la cataratta, ma è la prima a carattere irreversibile [2]; in Italia si stima che colpisca circa un milione di persone ma la metà di esse non ne sarebbero a conoscenza perché non effettuano visite oculistiche periodiche complete (con controllo del fondo oculare, del tono ovvero della pressione oculare e del campo visivo).
Il glaucoma è una malattia oculare correlata generalmente a una pressione dell’occhio troppo elevata. Secondo l’OMS ne sono affette circa 55 milioni di persone nel mondo [1]. Si tratta della seconda causa di cecità a livello planetario dopo la cataratta, ma è la prima a carattere irreversibile [2]; in Italia si stima che colpisca circa un milione di persone ma la metà di esse non ne sarebbero a conoscenza perché non effettuano visite oculistiche periodiche complete (con controllo del fondo oculare, del tono ovvero della pressione oculare e del campo visivo).
La disabilità visiva provocata dal glaucoma (compresa l’ipovisione) si può prevenire purché la malattia sia diagnosticata e curata tempestivamente. Generalmente questa patologia colpisce dopo i 40 anni.
Come si produce l’aumento della pressione oculare?
In condizioni normali all’interno dell’occhio è presente un liquido (umore acqueo) che viene continuamente prodotto e riassorbito. Pertanto, l’occhio si può paragonare a un piccolo serbatoio con un rubinetto e una via di deflusso sempre aperti. Se quest’ultimo è però ostruita si avrà un aumento di pressione all’interno del serbatoio ovvero una maggiore pressione intraoculare. Se la pressione è troppo elevata a lungo andare il bulbo oculare si danneggia a livello della testa del nervo ottico (che si trova nella zona centrale della retina). Dato che si tratta di danni irreversibili, è fondamentale evitarli mediante un’opportuna terapia.
Come si produce il danno alla vista?
Noi percepiamo un oggetto che fissiamo insieme a tutto ciò che lo circonda: l’area complessivamente percepita costituisce il campo visivo. L’immagine viene trasmessa dalla retina al cervello tramite il nervo ottico, che si può paragonare a un cavo elettrico contenente milioni di fili. Ciascuno di essi trasporta le immagini relative a una parte del campo visivo: le traduzioni di questi segnali bioelettrici vanno a costituire l’immagine nella sua interezza.
Tuttavia, l’aumento della pressione danneggia irreparabilmente i neuroni che trasportano il segnale bioelettrico; dunque è come se si logorassero. Inizialmente il danno colpisce i “fili” che trasportano le immagini relative alla periferia del campo visivo: chi è malato continua a vedere l’oggetto che fissa, ma non si accorge che l’area visiva periferica si sta riducendo progressivamente (con perdita della visione laterale). Da ultimo vengono lesi anche i “fili” che provengono da quella zona della retina con cui si fissano gli oggetti (macula) e, se il glaucoma non viene trattato con successo, si riduce l’acuità visiva fino alla cecità completa (danno del fascio di fibre nervose papillo-maculari).
Glaucoma cronico ad angolo aperto: è la forma più frequente di glaucoma (circa l’80% dei casi). Si verifica in seguito a un ostacolo che incontra l’umor acqueo nel defluire (in particolare attraverso il trabecolato sclerocorneale, una minigrondaia circolare che si trova sopra l’iride o, più precisamente, nell’angolo irido-corneale).
Si sviluppa lentamente e in genere non dà sintomi, per cui ci si può rendere conto di essere malati solo quando il danno al nervo ottico è già giunto a uno stadio avanzato; dunque è opportuno sottoporsi a check-up oculistici periodici. 
Glaucoma acuto ad angolo chiuso: l’iride può chiudere improvvisamente lo “scarico” (occlusione dell’angolo irido-corneale), causando un rapido aumento della pressione intraoculare nel caso della forma detta ad “angolo stretto” (che colpisce circa il 10% dei glaucomatosi, nel 70% dei casi di sesso femminile).
Quest’improvviso incremento pressorio, chiamato attacco acuto di glaucoma, è molto grave: se non curato tempestivamente può portare a cecità in breve tempo. Infatti, è come se si chiudesse di colpo il tubo di scarico di un serbatoio, bloccandone improvvisamente il deflusso. I sintomi principali sono l’offuscamento della vista, la comparsa di aloni anomali attorno alle luci, dolore oculare violento, nausea e vomito. In questi casi, recandosi tempestivamente al pronto soccorso oculistico o andando subito dal proprio oculista, potrebbe essere somministrato/prescritto anche un diuretico che contribuisce a ridurre la pressione oculare. Tale trattamento potrebbe essere necessario anche in altri casi quali, ad esempio, un ipertono che non risponde unicamente all’istillazione del collirio oppure un ipertono postchirurgico.
I fattori che predispongono al glaucoma sono, tra l’altro, la riduzione della profondità della camera anteriore (ridotto spazio compreso tra cornea e iride), che si può avere nel caso di ipermetropia elevata, ma anche la cataratta totale (detta “matura intumescente”: il cristallino perde completamente la sua trasparenza ed elasticità fino a sembrare un piccolo sasso bianco).
Glaucoma congenito: in questa forma della patologia oculare il sistema di drenaggio è “cattivo” sin dalla nascita. Per questo motivo si verifica un aumento di pressione intraoculare. Il bambino presenta fastidio alla luce (fotofobia) e lacrimazione eccessiva. L’aumento pressorio può causare un aumento delle dimensioni dell’occhio (nei piccoli le pareti oculari sono meno resistenti) e la cornea può divenire opaca. Ogni sintomo sospetto deve indurre i genitori ad andare dall’oculista per effettuare una visita di controllo. Questo tipo di glaucoma è però raro: colpisce un neonato ogni diecimila. 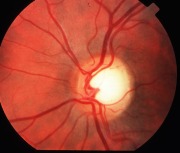
Glaucoma secondario: in questa forma delle patologia l’ostacolo al deflusso è un effetto secondario di alcune malattie (fra cui il diabete e le trombosi retiniche), dell’uso di alcuni farmaci, passando per emorragie, tumori e stati infiammatori.
Diagnosi
L’unico modo per effettuare una diagnosi precoce di glaucoma è sottoporsi a una visita oculistica completa. Nel corso della visita i parametri che devono essere controllati sono essenzialmente:
- la pressione dell’occhio (pressione intraoculare). Con il tonometro può essere valutata la pressione all’interno del bulbo oculare in modo da individuare tempestivamente un eventuale aumento;
- l’aspetto del nervo ottico. Con l’oftalmoscopio il nervo ottico può essere osservato direttamente dallo specialista: nel caso del glaucoma si evidenzia un aumento della cosiddetta escavazione papillare;
- il campo visivo (esame: perimetria computerizzata). È un metodo d’indagine con cui si misura la sensibilità delle diverse zone della retina. Permette d’identificare precocemente i danni e di valutare l’efficacia della terapia molto meglio che con i precedenti metodi di perimetria manuale. Secondo alcune stime il glaucoma colpisce il 3,54% delle persone di età compresa tra i 40 e gli 80 anni [3];
- valutazione del disco ottico (effettuata anche con nuovi metodi).
Grazie allo sviluppo tecnologico sono stati introdotti nella pratica clinica nuovi metodi di valutazione del disco ottico, come il CSLO (Confocal laser ophthalmoscopy ossia oftalmoscopia laser confocale), l’SLP (Scanning laser polarimetry ossia la polarimetria a scansione laser) e l’OCT (Optical Coherence Tomography ovvero la tomografia a coerenza ottica).
Si tratta di esami strumentali semplici da effettuare (non invasivi) che consentono lo studio dettagliato della papilla ottica e, soprattutto, la misurazione dello spessore delle fibre nervose attorno ad essa, il cui assottigliamento è dovuto alla perdita di cellule retiniche (in particolare di quelle dette ganglionari e dei loro assoni).
Ovviamente le informazioni ottenute da questi strumenti d’imaging dovrebbero essere considerate complementari alle altre valutazioni cliniche.
La diagnosi di glaucoma, infatti, non può essere esclusivamente basata sull’uso di queste tecniche. Inoltre è stato ipotizzato persino che si possa verificare una neurodegenerazione neuronale più ampia [4]
La pressione intraoculare (Faq)
Da cosa è determinata la pressione degli occhi?
La pressione intraoculare (IOP) è determinata dalla quantità di un liquido prodotto all’interno dell’occhio chiamato “umor acqueo”. Ovviamente più liquido c’è nel bulbo oculare più è alto il valore della pressione stessa.
Con quale unità si misura?
Il valore della pressione interna dell’occhio, sebbene sia differente dalla pressione arteriosa, si misura con la stessa unità, ossia in “millimetri di mercurio” (mmHg). Mentre l’oculistica tradizionale considerava i due valori del tutto distinti (indipendenti), recenti studi hanno messo in evidenza l’esistenza di una correlazione (per quanto essa possa essere debole): secondo alcuni ricercatori con una pressione arteriosa elevata ci sarebbero maggiori probabilità di soffrire di pressione intraoculare elevata. [5]
Qual è il valore massimo tollerabile dall’organismo?  La pressione intraoculare deve essere normalmente compresa tra i 10 e i 20 millimetri di mercurio (mmHg). Il glaucoma è generalmente associato a valori superiori a 20-21 mmHg, ma esiste anche una forma di glaucoma a bassa pressione in cui vengono prodotti danni al nervo ottico (pur con valori pressori compresi nei limiti normali) che sembra dipendere da uno scarso afflusso di sangue al nervo ottico, il quale a sua volta provoca la progressiva atrofizzazione delle fibre nervose. Inoltre bisogna tenere conto anche dello spessore della cornea e dell’eventuale presenza di una miopia elevata.
La pressione intraoculare deve essere normalmente compresa tra i 10 e i 20 millimetri di mercurio (mmHg). Il glaucoma è generalmente associato a valori superiori a 20-21 mmHg, ma esiste anche una forma di glaucoma a bassa pressione in cui vengono prodotti danni al nervo ottico (pur con valori pressori compresi nei limiti normali) che sembra dipendere da uno scarso afflusso di sangue al nervo ottico, il quale a sua volta provoca la progressiva atrofizzazione delle fibre nervose. Inoltre bisogna tenere conto anche dello spessore della cornea e dell’eventuale presenza di una miopia elevata.
Come si misura la pressione intraoculare?
Esistono diversi metodi: col passare degli anni la tecnica si è evoluta fino a raggiungere misurazioni più precise. Attualmente lo strumento più diffuso negli ospedali è il “tonometro ad applanazione” di Goldmann (con cui si esercita una pressione sulla cornea e si misura la resistenza del bulbo), mentre per gli screening di massa la tecnologia più diffusa è il “tonometro a soffio” (con cui non c’è contatto diretto perché si sfrutta un getto d’aria che deforma leggermente il bulbo oculare). (Vedi tonometria).
Quali possono essere altri esami utili?
Può essere utile misurare la relazione tra spessore corneale e la pressione intraoculare, in modo tale da capire quale sia il valore soglia personale di rischio per ogni singolo occhio. Tra gli esami strumentali preliminari all’intervento di chirurgia refrattiva è, infatti, necessario eseguire la pachimetria che misura lo spessore corneale (dal momento che l’intervento determina un assottigliamento della cornea).
Per questo motivo sono state eseguite numerose ricerche, anche in persone non operate e con glaucoma, che hanno evidenziato due importanti relazioni tra pachimetria corneale e la malattia glaucomatosa:
- chi ha una cornea sottile corre maggiori rischi di sviluppare danni dovuti al glaucoma, mentre coloro che hanno una cornea spessa sono più protetti da tale rischio;
- nelle persone con cornea sottile si rileva una pressione oculare minore di quella reale e, viceversa, la pressione appare superiore negli individui con cornea spessa.
Quando bisogna effettuare la pachimetria?
È sufficiente eseguire la pachimetria corneale una sola volta, dal momento che lo spessore corneale non si modifica in maniera significativa nel tempo, a differenza di altri esami quali il campo visivo e altre valutazioni di eventuali danni provocati dal glaucoma.
Come si tratta il glaucoma?
Si cura di solito con colliri per abbassare la pressione oculare (detti “ipotonizzanti”). Per risultare efficace la terapia deve essere seguita regolarmente e con costanza. Talvolta, il trattamento può dar luogo ad effetti non desiderati: alcuni tipi di gocce possono causare bruciore, arrossamento dell’occhio e mal di testa, che di solito scompaiono dopo poche settimane. Talora si possono avere anche alterazioni di scarsa importanza del ritmo cardiaco. Chi accusa eventuali fastidi o disturbi dovrà sempre informare il medico oculista presso cui è in cura.
I glaucomatosi necessitano di controlli periodici. Questa malattia, infatti, può peggiorare senza che dia sintomi e, in tal caso, può essere necessario modificare il tipo di terapia. Una volta avvenuto il danno non è più reversibile: si ricorre a farmaci ed eventualmente alla chirurgia (trabeculectomia) per cercare di preservare almeno la funzionalità visiva esistente.
Il trattamento del glaucoma è di solito efficace solo se viene seguita scrupolosamente la terapia prescritta dal medico oculista. Talvolta vengono prescritti integratori alimentari che potrebbero contribuire alla protezione del nervo ottico.
La terapia per il glaucoma non deve mai essere sospesa senza consultare prima l’oculista, ma anche il medico di famiglia deve essere sempre al corrente della terapia praticata. Se tale terapia non fosse efficace nel controllare la pressione intraoculare, potrebbe rendersi necessario il ricorso alla chirurgia o al laser. Le complicanze di tali interventi sono rare. Nella maggioranza dei casi si riesce, con questi metodi, ad impedire l’evoluzione della malattia che altrimenti – se la pressione oculare non si riduce – può portare a ipovisione e cecità.
Quand’è più probabile che una persona sia affetta da glaucoma?
Quando ha più di quarant’anni e ci sono altri casi in famiglia (per questo si parla di “familiarità” per il glaucoma). Più si è anziani e più aumenta il rischio di essere colpiti da questa patologia oculare detta anche “silente” perché non dà sintomi particolari nelle fasi iniziali. Soprattutto chi ha altri familiari con glaucoma dovrebbe sottoporsi indicativamente a un controllo oculistico una volta l’anno in assenza di altre patologie (con misurazione della pressione oculare). La maggiore incidenza di glaucoma sarebbe favorita anche in presenza di una miopia o di un’ipermetropia elevate, del diabete e di eventuali terapie protratte a base di cortisonici.
Glaucoma (pseudo)esfoliativo
Cos’è?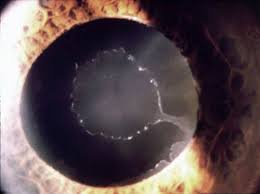
È un glaucoma secondario che si sviluppa in occhi affetti da sindrome da pseudoesfoliatio lentis.
Cos’è la pseudoesfoliatio lentis?
È una situazione clinica caratterizzata dalla produzione di materiale furfuraceo da parte della superficie del cristallino che esfoliandosi intasa le vie di deflusso dell’umore acqueo (trabecolato) depositandosi a livello dell’angolo irido-corneale. Pertanto, nel tempo si determina un aumento della pressione intraoculare (IOP) e, di conseguenza, un glaucoma. Inoltre il materiale furfuraceo può depositarsi a livello dell’apparato di sospensione del cristallino al corpo ciliare (fibre zonulari), creando un indebolimento di tali fibre e una dislocazione del cristallino (sublussazione).
Come si presenta la pseudoesfoliatio?
Può essere evidenziata dall’oculista durante l’esame obiettivo con la lampada a fessura (meglio ancora se con la pupilla dilatata). Si potrà ben vedere il deposito del materiale furfuraceo sulla faccia anteriore del cristallino, distribuito in maniera circolare in campo pupillare e in periferia, assente laddove l’iride compie un movimento di sfregamento.
Quali sono gli aspetti caratteristici del glaucoma (pseudo)esfoliativo?
- di solito colpisce entrambi gli occhi (ossia è bilaterale);
- valori della pressione oculare piuttosto elevati, che però possono subire importanti fluttuazioni nell’ambito delle 24 ore;
- evoluzione abbastanza rapida;
- maggiore predisposizione allo sviluppo della cataratta;
- pupilla che si dilata con più difficoltà.
Come si cura?
Il trattamento di prima scelta è quello di tipo farmacologico, con l’instillazione di colliri che servono ad abbassare la pressione oculare (ipotonizzanti). La terapia deve essere tempestiva ed efficace per cui, se non si ottengono buoni risultati, all’inizio è bene ricorrere a più somministrazioni quotidiane (eventualmente con farmaci diversi).
Il trattamento laser (trabeculoplastica) riceve spesso una buona risposta anche se non duratura, nel qual caso non rimane altro che l’approccio chirurgico tramite l’intervento di trabeculectomia.
È bene eseguire la facoemulsificazione quando è presente la cataratta (anche se in fase iniziale) e spesso anche quando il cristallino è ancora trasparente. Tale intervento, infatti, può indurre un significativo abbassamento della pressione intraoculare.
Inoltre, se effettuato precocemente è meno rischioso, in quanto la pupilla ha ancora una buona capacità dilatativa, c’è un basso rischio di dislocazione del cristallino nel vitreo durante l’operazione e si semplifica, infine, l’eventuale intervento di trabeculectomia (più facile da eseguire se il cristallino è già stato asportato in precedenza).
Vale la pena, infine, ricordare l’importanza di controlli regolari per chi avesse una pseudoesfoliatio, ma che non presentano ancora glaucoma. La misurazione periodica del tono, con esecuzione del campo visivo e della pachimetria nei casi sospetti (pressione oculare lievemente oltre i limiti della norma), aiuta a fare una diagnosi precoce e, quindi, a iniziare la giusta terapia prima che compaiano gravi danni oculari.
[1] I dati sono stati pubblicati nel 2010. Più recentemente, nel 2017, il Vision Loss Expert Group ha citato la cifra di 60 milioni (AAVV, “Global causes of blindness and distance vision impairment 1990–2020: a systematic review and meta-analysis”, Lancet Glob Health. 2017 Dec;5(12):e1221-e1234. doi: 10.1016/S2214-109X(17)30393-5. Epub 2017 Oct
[2] Fonte: IAPB Internaz.
[3] Fonte: Tham YC, Li X, Wong TY, Quigley HA, Aung T, Cheng CY, “Global prevalence of glaucoma and projections of glaucoma burden through 2040: a systematic review and meta-analysis“, Ophthalmology. 2014 Nov;121(11):2081-90. doi: 10.1016/j.ophtha.2014.05.013. Epub 2014 Jun 26. Review.
[4] “Diffuse anomalie strutturali e funzionali nel cervello di un glaucomatoso possono essere, almeno parzialmente, indipendenti da una IOP più elevata (=pressione intraoculare, ndr) e dalla conseguente degenerazione retinica”, cit. tratta dall’articolo di Giorgio A, Zhang J, Costantino F, De Stefano N, Frezzotti P, “Diffuse brain damage in normal tension glaucoma“, Human Brain Mapping, 2017 Oct 24. doi: 10.1002/hbm.23862 (Epub ahead of print)
[5] Horwitz A, Klemp M, Jeppesen J, Tsai JC, Torp-Pedersen C, Kolko M, “Antihypertensive Medication Postpones the Onset of Glaucoma: Evidence From a Nationwide Study“,
Hypertension. 2017 Feb;69(2):202-210. doi: 10.1161/HYPERTENSIONAHA.116.08068. Epub 2016 Dec 5
Scheda informativa a cura dell’Agenzia internazionale per la prevenzione della cecità-IAPB Italia onlus
Leggi le condizioni generali di consultazione di questo sito
Pagina pubblicata il 25 gennaio 2013. Ultimo aggiornamento: 8 maggio 2019.
Ultima revisione scientifica: 19 febbraio 2019.

